ORTO/ME
DORES
PO
Aines
Naproxeno, 500 mg 1 de manha + 1 noite
Nolotil: metamizol
EXXIV 60 mg - etoricoxib 2 cp dia - dor dente
[Espondilartropatias - Medicar com AINE em dose eficaz
Diclofenac 150mg/dia::: Voltaren
Naproxeno 1g/dia:: naprozyn
Meloxicam 15mg/dia:: movalis
Acemetacina 60-90mg (excelente opção nas espondiloartrites): Rantudil
Inibidores da cox (etorixocib 90 ou celecoxib 200, principalmente se houver DII)]
RM
Ciclobenzaprina, [Flexiban], 10 mg 1 de manha + 1 noite
Diazepam, 5 mg SOS, ao deitar
Tiocolquicosido: Relmus
Opióides
Tramadol: Tramal, Travex
Zaldiar; Zilpen; Adalgur N : tramadol + Parac
Skudexa: Tramadol + Dexcetoprofeno
Tapentadol - palexia
(Metoclopramida//Ondasetron)
EV
Tiocolquicosido, [Coltramyl], 4 mg/2 ml
Diclofenac, [Voltaren], 75 mg/3 ml
DIPROFOS- BETAMETASONA
Dor neuropática
Nubit (ferrer) regeneração nervosa - tratamentos de 3-4m
Alanerv para STunelCArpico
CERVICAL
Rx ▪ 1º exame de imagem a ser realizado !!
-------------------------------------
Mielopatia:
Compressão da medula - 1º neurónio - LLERMITE (bilateral)
PARAPARESIA ESPASTICA + alt sensitivas polirradicular, bilateral.
▪ Dor não é o sintoma principal
▪ PARESTESIAS nas extremidades
▪ Instabilidade da marcha
▪ ESPASTICIDADE (tónus aumentado) ▪ Aumento dos ROT
TC e RM são essenciais!!
Radiculopatia: Raiz nervosa - 2º neurónio: SPURLING (ipsilateral)
▪ Dor irradiada UNILATERAL ▪ DÉFICES sensitivos e/ou motores UNILATERAL
▪ ROT diminuídos/abolidos
RM e EMG
EMG: Ddx neuropatia periférica vs compressão radicular
_______
CERVICALGIA
Duração: → melhor preditor de prognóstico
Aguda (<6semanas) ▪ Subaguda ▪ Crónica (>12semanas)
*»4semanas=TC
Rx ▪ 1º exame de imagem a ser realizado !!
Sinal de Alarme: Trauma, inflamatoria (AR), infeção, constitucionais, neurológicos (Mielopatia; Radiculopatia), dissecção/EAM
TC cervical: def neurologico vs radicular
▪ + défice NEUROLOGICO radial e braquialgia, independentemente da duração.
▪ >4semanas com defice motor ou sensitivo RADICULAR OU crises recorrentes (>3x/ano)
▪ + braquialgia com duração >4semanas, refratária a tratamento médico e SEM DÉFICES motores/sensitivos
▪ Suspeita de NEO: >4semanas; > 50anos; emagrecimento acentuado; hx pessoal e familiar de neoplasia
▪ Suspeita de FRATURA: >65anos; osteoporose; corticoterapia prolongada
-----------------------------------------------------------------------
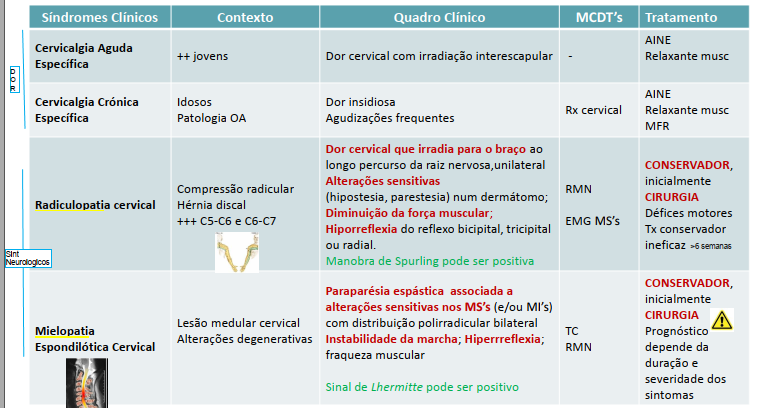
SÍNDROMES CLÍNICOS:
DOR
o Cervicalgia Aguda Específica: + jovens. contratura muscular (c/cefaleia). S/MCDT. Analgesia + AINE's + relaxantes musculares
o Cervicalgia Crónica Específica: degenerativo OA, idosos, amplitudes diminuidas. Rx cervical. Analgesia + AINE's + relaxantes musculares.
NEUROPATIA
o Radiculopatia Cervical: C5-C6 e C6-C7 (nervo radial, mediano, ulnar); Cefaleia occipital é comum. Dor interescapular ou nos trapézios.
▪ hiporreflexia do reflexo bicipital, tricipital ou radial. Alt sensitiva, diminuiçao FM.
▪RM cervical ▪EMG MS's.
Analgesia + AINEs +/- neurolépticos. Cirurgia: Défices motores, Dor refratária >6semanas
o Mielopatia Espondilótica Cervical: PARAPARESIA ESPASTICA + alt sensitivas polirradicular, bilateral.
Instabilidade da marcha; Hiperrreflexia; fraqueza muscular
Lesão medular cervical provocada por alterações degenerativas.
disfunção cervical >50-60 anos
Cefaleia é comum
TC e RM são essenciais!!
TRATAMENTO: Conservador o Cirúrgico
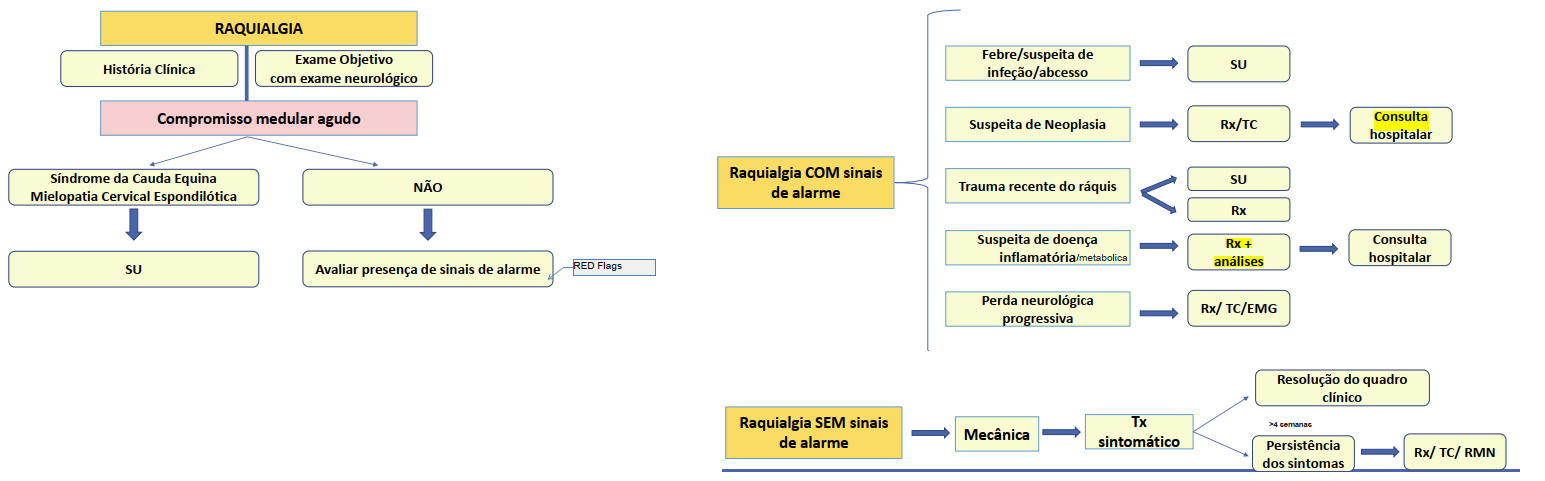
LOMBAR
Compromisso medular agudo: Síndrome da Cauda Equina
Mielopatia Cervical Espondilótica
Mecanica»1º tx conservador, se persiste»rxtcrmn
Febre/infeção/abcesso SU
Suspeita de Neoplasia Rx/TC Consulta hospitalar
Trauma recente do ráquis SU/Rx
Doença inflamatória Rx + análises Cons. hospitalar
Perda neurológica progressiva Rx/ TC/EMG
LOMBALGIA
Mecanica/Inflamatoria; Défices.. caracterizar e quantificar dor!
Infeçao recente
o Inspeção o Mobilidade o Palpação o Exame neurológico (Sens, FM e ROTs) o Manobras específicas
MCDT's
Indicados se lombalgia PERISTENTE* apesar de terapêutica conservadora e/ou sinais de ALARME.
Rx primeiro exame | *»4semanas=TC
TC lombar:
▪ + défice neurológico RADICULAR acompanhada, ou não, de ciatalgia, independentemente da duração dos sintomas;
▪ persistente acompanhada de ciatalgia, com duração >4semanas, refratária ao tratamento médico e SEM défices motores/sensitivos
▪ Lombalgia e suspeita de NEOplasia, com duração >4semanas: Idade >50 anos; hx pessoal de neoplasia; emagrecimento recente acentuado
▪ suspeita de fratura, documentada por Rx: Idade>65 anos; osteoporose; exposição a corticoterapia prolongada
RED FLAGS para outras patologias
▪ Idade <20 anos ou >55 anos; ▪ Dor não mecânica ▪ Febre; ▪ Sintomas sistémicos ▪ Uso crónico de corticoides, drogas ev ou imunossupressã; ▪ Hx recente de trauma ▪ Hx prévia de neoplasia; ▪ Emagrecimento inexplicado ▪ Deformação raquidiana ; ▪ Alt no exame neurológico (alterações da marcha; fraqueza muscular) ;▪ Perda neurológica progressiva ou significativa
Testes:
Teste de Adams: Escoliose
Teste de Schober: mobilidade <5cm = Espondilite Anquilosante
Dismetria dos MI's: valorizar se >1cm
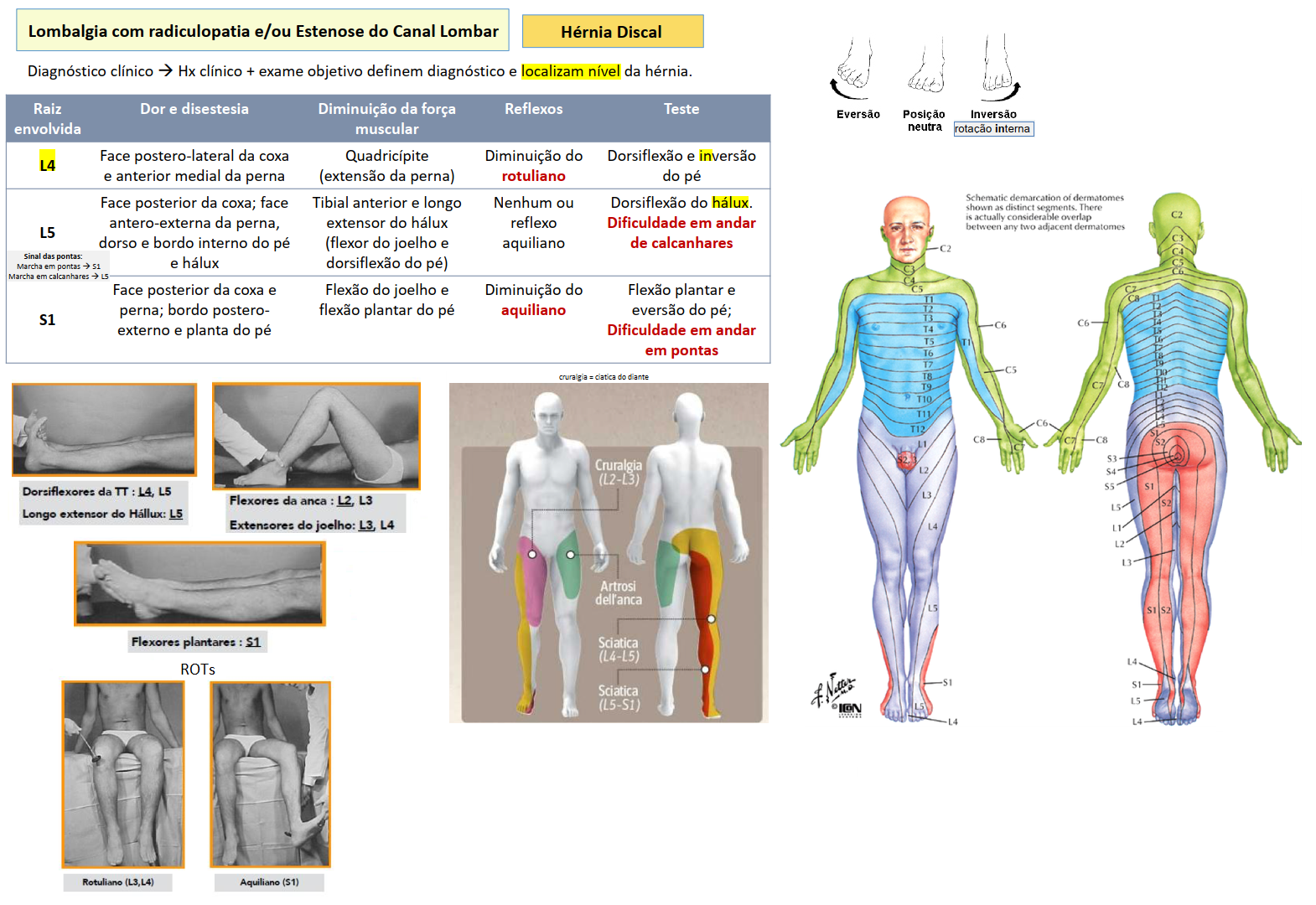
Manobra de Laségue (L4-L5, L5-S1): dor aos 30-60º
Bragard (L5-S1)
Sinal do arco da corda* ALIVIO da dor → sugere hérnia discal
*flete-se o joelho apos laseg positivo.
Manobra Straight Leg Raise ▪ Elevação do membro de forma passiva: dor aos 30-60º
Estudo analítico
(Hemograma, VS, PCR) inflamatória/infeciosa ou neoplásica
1) Lombalgia INESPECIFICA/Lombalgia Comum:
▪ Espondiloartrose* ▪ Perturbações da estática (hiperlordose; escoliose)
▪ Espondilolistese ▪ Espondilolise (CX) ▪ Síndromes miofasciais
*Dor agravada por hiperextensão do tronco ou inclinação lateral; ao final do dia, com eventual irradiação para a face posterior das coxas; Palpação paravertebral dolorosa
TRATAMENTO: 1ª linha: paracetamol ▪ 2ª linha: AINE's
▪ Outros: relaxantes musculares (se contratura muscular); opióides; anti-depressivos
▪ Uso de corticoides orais NÃO
Tratamento Fisiátrico
▪ Na ausência de resposta ao tratamento farmacológico e educacional
Psicoterapia → "yellow-flags"
▪ Terapia cognitivo-comportamental
▪ Anti-depressivos; ansiolíticos → casos de lombalgia crónica somatizada
Simples: 90% melhora em (4-6semanas)
Principal causa de inatividade física em indivíduos com idade <<<<40 anos~
2) Lombalgia com RADICULOPATIA e/ou Estenose do Canal Lombar
▪ Hérnia discal # ▪ Canal lombar estreito (L4-L5)*#
▪ Síndrome da Cauda Equina (L1 e L2) ▪ Etiologia específica (abcesso, tumor, fratura, EA)
(Protusão discal ≠ Hérnia)
*Claudicação neurogénica intermitente (Parestesias ou défices motores ++ pela marcha ou hiperextensão lombar,
q apenas cede com doente sentada ou agachado
#TRATAMENTO o Sobreponível ao descrito para Lombalgia Inespecífica
o Cirurgia:→ R/ cx, se Hernia com sintomatologia ou def neurolog
• Radiculopatias hiperálgicas
• Ausência de resposta ao conservador superior a 6 semanas
• Lesão neurológica severa ou rapidamente progressiva
Diagnóstico clínico → Hx clínico + exame objetivo definem diagnóstico e localizam nível da hérnia
Mielopatia: Compressão da medula - 1º neurónio
▪ Dor não é o sintoma principal ▪ PARESTESIAS nas extremidades/
▪ Instabilidade da marcha ▪ ESPASTICIDADE (tónus aumentado)
▪ Aumento dos ROT
3) Raquialgia associada a causas específicas
▪ Etiologia Inflamatória (Espondilite Anquilosante: região nadegueira (sacroilíacas))
▪ Etiologia Neoplásica (metástase; Mieloma múltiplo)
▪ Etiologia Metabólica (OP: Dor aumenta quando coluna sob stress(pesos))
▪ Etiologia infeciosa (abcesso; espondilodiscite)
▪ Etiologia visceral ou extra-raquis
Aguda: <6 semanas ▪ Subaguda ▪ Crónica: >12 semanas
ANCA
• Síndrome Piriforme (rotador externo do quadril) »Síndrome do Glúteo Profundo »Coxalgia
Dor localizada profundamente na coxa, que agrava com a marcha
▪ Dor à palpação da articulação sacroilíaca homolateral
▪ Palpação das nádegas, ao nível do grande trocânter + pressão no centro do ventre muscular
▪ Abdução e rotação externa resistidas com doente sentado despertam dor na face externa da coxa.
o Pode ter Laségue positivo (mas a dor inicia-se mais na zona nadegueira)
Teste de Freiberg ▪ Doente deitado de bruços na cama; rotação interna da anca, trazendo o joelho para fora
Teste de Pace e Nagle ▪ Doente sentado com as pernas fora da maca; realiza abdução isométrica e rotação externa da anca contra a resistência.
Teste cruzar pernas à homem
TRATAMENTO
o Repouso
o Gelo local
o AINE's
o Alongamentos (manter a posição estática durante 20 segundos)
o MFR
▪ Ajuda a reduzir espasmos musculares/aumento da tensão miofascial, dor e compensações posturais que possam surgir
o Infiltração com corticoide/ toxina botulínica
▪ Quando medidas anteriores não forem suficientes.
• Bursite Trocantérica Síndrome Trocantérico
Corredor de fim-de-semana
Dor na face externa da anca, bem localizada
o Dor agrava com marcha e com movimentos de rotação da coxa.
o Dor agrava em decúbito homolateral (++ à noite)
Nao irradia
o Dor viva à palpação do bordo posterior e superior do trocânter
crónica:▪ Dor torna-se difusa, podendo estender-se até a zona nadegueira e lombossagrada
TRATAMENTO:
o Fase aguda:
▪ Repouso + gelo dinâmico + AINE's (orais + tópicos)
o MFR
▪ Deve ser iniciado após diminuição da sintomatologia
▪ Objetivos: aliviar a dor; retornar a atividade; diminuir o risco de recidivas (reforço muscular/alongamentos)
o Infiltração de corticoide
▪ Casos mais recorrentes ou sem melhoria com tratamento conservador
• Sacroileíte inflamatório articulação sacro-ilíaca
o Dor lombar/sagrada que irradia para as nádegas, raramente passando da linha do joelho
o Dor referida, algumas vezes, na virilha, face posterior da coxa ou abdómen inferior
o Geralmente, a dor é unilateral
dor inflamatória associada
o Teste de Patrick:
o Teste de Gaslen
Rx anca e sacroiiacas
TRATAMENTO:
o Conservador
▪ Repouso + Gelo + AINE's (orais)
▪ MFR
▪ Controlo álgico
▪ Correção de posturas
▪ Fortalecimento muscular
▪ Perda ponderal
• Conflito femoro-acetabular CFA (CAM/PINCER)
++flexão e rotação interna
Dor na virilha e na face externa da anca
agrava com a marcha, entrar/sair do carro, posição de cócoras, sentar na sanita
Teste de conflito:
▪ Trazer o joelho para cima em direção ao peito e depois fazer rotação para dentro em direção ao ombro oposto: dor inguinal
Rx AP bacia e perfil colo femur
Tratamento:
o Se assintomático → sem necessidade de tratamento → útil educação dos doentes (evitar posições viciosas; perda
ponderal)
o Se sintomático:
▪ Fase inicial: repouso + AINE's
▪ MFR: não é tratamento de 1ª linha
▪ Se atleta ou CFA de origem mecânica → cirurgia
Osteonecrose do fémur Necrose avascular do fémur; necrose assética do fémur
▪ Uso de corticoide (associado a >80% dos casos de osteonecrose não traumática)
▪ Bifosfonatos e outras tx anti-reabsortivos
o Meralgia Parestésica
▪ Frequente em obesos ou uso de roupas ou cintos apertados
▪ Causada pela compressão do nervo cutâneo femoral lateral da coxa
▪ Provoca dor/sensações parestésicas na parte lateral da coxa até ao joelho.
-----------------------------------------------------------------------
TESTES
Teste de Freiberg • Síndrome Piriforme
Teste de Pace e Nagle • Síndrome Piriforme
Teste cruzar pernas à homem • Síndrome Piriforme
o Teste de Patrick=Fabere:se dor na regiao post• Sacroileíte; na inguinal»art anca
o Teste de Gaenslen• Sacroileíte
Teste de conflito: CFA
OMBRO
TRATAMENTO transversal »» conservador:
▪ AINE's; analgésicos; corticoides orais
▪ AINE's locais: gel; emplastros transdérmicos
▪ Infiltração subacromial de corticoides e/ou anestésico
▪ Agentes físicos: gelo; calor húmido no início e gelo no final
MFR
Cirurgia:
Rupturas, cx depende sempre do compromisso funcional
Rutura aguda nos jovens //cronica...funcionalidade na coifa
Causa primaria do conflito subacromial
Capsulite:: MOBILIZAR pendulares de Codman e Wall-walking [medicar antes da MFR]
COIFA dos Rotadores (tendinopatia/ruptura)
TESTES:
Supraespinhoso ▪ Abdução do ombro → Jobe
Infraespinhoso ▪ Rotação externa → Patte
Redondo menor ▪ Contribui para a rotação externa/lateral → Patte
Subescapular ▪ Rotação interna → Lift-off
Drop Arm Test → sugestivo de rotura completa da coifa (Não controlo da adução do ombro, após a abdução!)
Positivos = RUPTURA
Dor = Conflito subacromial ou tendinopatia inflamatoria
Palm-Up Test (Speed test) → Longa porção do bicípite
Palpação: Troquiter | Art. Acromio-clavicular | Bursa subacromial | Longa porção do bicípite.
Amplitudes_ passivas e ativas; Atrofia
Tendinopatia (Tendinite/tendinose) -- » Rotura
//Tendinopatia coifa:
▪ Região lateral do braço, podendo irradiar para o cotovelo
▪ Dor mais evidente com a elevação lateral (abduçao) e decúbito homolateral
//Rotura da coifa (Aguda*//Cronica) *sem limitação da mobilização passiva:
Completa: FM (pode ser assintomatica)
Incompleta: + dor
Rx: fratura, luxaçao, eslerose, osteofitos
Eco: roturas completas, Calcificações e microcalcificações do supra-espinhoso
RMN goldstandard
_____________________________________
Conflito subacromial bursa subacromial e tendão do supraespinhoso
TESTES- positivo se dor
Hawkins + sensivel
Neer
Yocum
_______________________________________
Patologia da longa porção do bicípite ..Mts resutam de patologia da coifa
Tendinopatia: Face anterior do ombro, +++ flexão do ombro
Rutura: deformidade de Popeye
Instabilidade: subluxação (dor) e luxação (paralisia)
▪ Palm-up test (Speed test)
▪ Teste de Yergason (++clássico; não tão útil)
Eco e RMN
Infiltração é mt eficaz (ct ou anestesico)
_______________________
Capsulite Adesiva limitação ativa e passiva (++ abdução e rotação externa)
▪ Perda da rotação externa passiva é muito sugestiva
3 fases:
Dolorosa 3-6m + dor | Congelada 3-18m limitação | Descongelamento 3-6m recuperaçao
Dx Clinico; Eco e Rx para excluir outras
Tx: Capsulite:: MOBILIZAR pendulares de Codman e Wall-walking
____________________
Artrose acromioclavicular AAC
Dor na parte superior do ombro
Dor à palpação na articulação acrómio-clavicular (doente aponta com um dedo)
Dor nos movimentos extremos em todas as direções
Dor que surge a partir dos 90º de elevação (arco doloroso)
Teste Cross Arm: Dor exatamente no local da art. Acromioclavicular
Crepitaçao
Rx dx
Eco exclui patologia da coifa
_________________________
Artrose Glenoumeral AGU: Rx
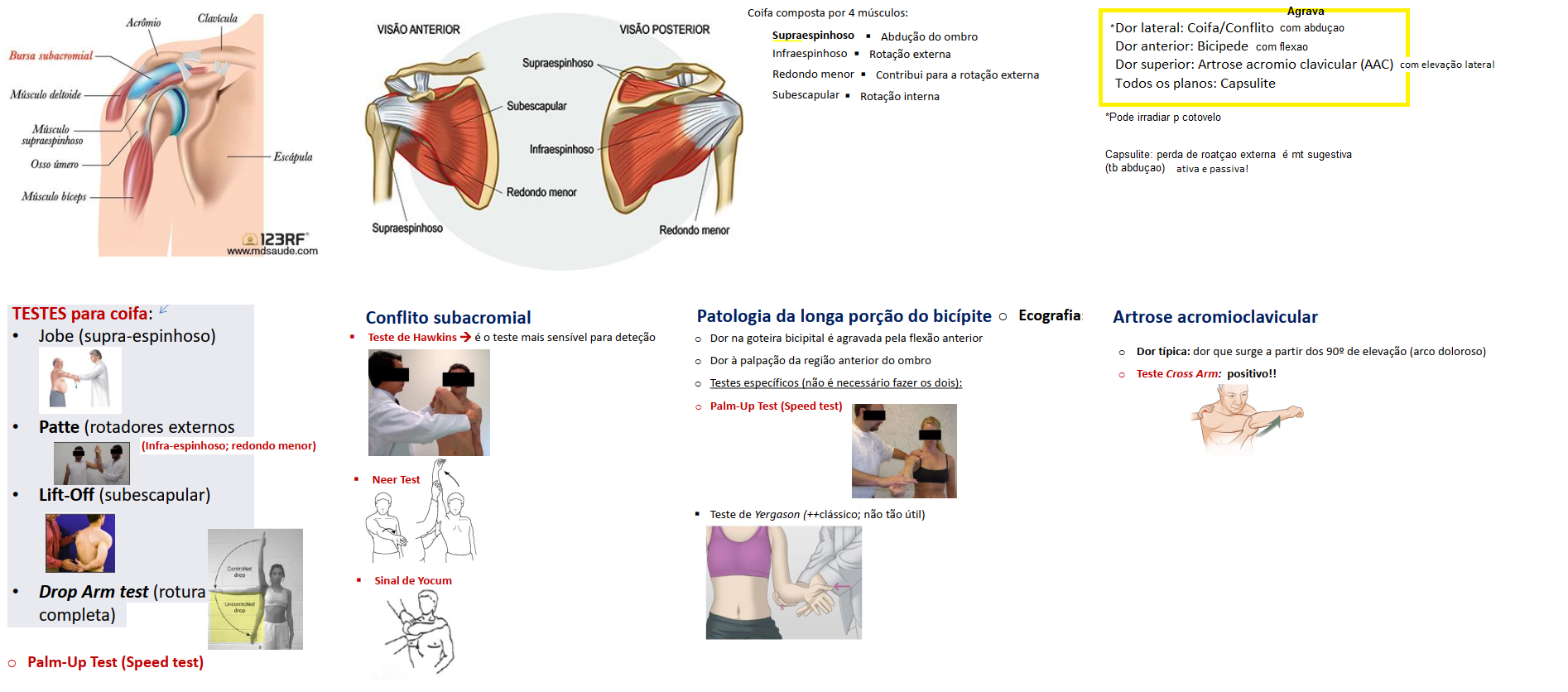
COTOVELO, PUNHO, MÃO
EPICONDILITE
Diagnóstico é clínico!!
Sem dor nao exclui
TRATAMENTO
CONSERVADOR 6 semanas
AINE's + analgésicos + transdérmicos → durante 10-21 dias
MFR se em 6 semanas na melhorar.
epicondilite recalcitrante (mais de 6-12meses): Rx, eco, R/
DP (dça prof)
_______
BURSITE OLECRANIANA CI costicosteroides!
A reabsorção é lenta (cerca de 6-12meses)
AINEs ▪ Indometacina 75mg 2x/Dia; naproxeno 500 2x/dia.
Aspiração nas volumosas.
Fisiatria so se houver limitação dps da imobilizaçao.
INFECIOSAS: CEFALOSPORINAS
Imobilizar em 60º de flexão sem pressão no olecrâneo
desconforto e dor na flexao aos 90º .
__________
S. COMPRESSIVO NERVOSOS EMG CIRURGIA
sintomas neuropaticos; TINEL
EMG
1ª linha: CIRURGIA
Infiltração ▪ Neuromodeladores (gabapentina, pregabalina)
▪ Anti-depressivos tricíclicos (Amitriptilina) ▪ Patchs de lidocaína
1) ST Carpico EMG
nervo MEDIANO na passagem pelo retináculo flexor do punho
+ Mulheres, 40-60 anos, + mao dominante
Pior à noite. pode irradiar p antebraço.
eminencia Tenar (lateral)
▪ Idiopáticos (maioria)
▪ Associação a: DM, hipotiroidismo, obesidade; gravidez
▪ Trauma (fraturas distais do rádio)
▪ Quistos ganglionares
▪ Artrose/artropatias inflamatórias
▪ Teste de Durkan
▪ Teste de Tinel
▪ Teste de Phalen / Teste de Phalen invertido (útil nos idosos, "pôr a rezar")
2)S. T CUBITAL EMG
Medial: 4º e 5º dedos da mãos. eminência hipotenar.
Agrava com a flexao do cotovelo
+ Homens
Teste da folha (Froment)
EMG
▪ Edema (trauma/gravidez)
▪ Osteófitos
▪ Artropatias inflamatórias
▪ As subluxação do nervo também pode causar sintomatologia
__________
__________
TENOSSINUVITE ESTENOSANTES
dça inflamatoria progressiva, edema; MULHER
Tratamento: Repouso, aines, imobilizaçao, Corticoide
»6M apesar de Tx: cirurgia
1) DEDO MOLA/GATILHO Dx clínico!! É dça inflamatoria progressiva
tenossinovite estenosante do tendão flexor dos dedos
ressalto, engatilhamento ou bloqueio do dedo em flexao
Polegar e anelar da mão dominante são os mais afetados!
Mulheres
dor na IFP que pode irradiar para a palma da mão. (e nao na MCF onde esta a alteraçao)
Idiopática (mais frequente em mulheres; 40-60 anos)
▪ Secundária
▪ DM, AR, gota, amiloidose ou mucopolissacaridoses
▪ Trauma aguda ou lesões ocupantes de espaço são raras.
AINE's + gelo + IMOBILIZAÇAO → Tratamento de escolha nas primeiras 4-6semanas
Bloqueio severo na apresentação inicial → infiltração com CORTICOIDE (sendo muitas vezes, curativa)
»6M apesar de Tx: cirurgia
_______
2) Tenossinovite de Quervain
Tenossinovite estenosante do polegar lado radial do punho (lateral)
Mulher, dominante
Fatores de risco:
▪ Uso excessivo dos constituintes do compartimento
▪ Trauma local
▪ Gravidez
▪ AR.
Teste de Finkelstein e Eichoff: desvio cubital do punho e mão
AINE's, Repouso ▪ Imobilização com ortótese (mais para conforto do doente)
▪ Infiltração com corticoide (em casos refratários) ▪ MFR
o Cirurgia ▪ Refratário a tratamento conservador após 6 meses
____________
Doença de DUPUYTRENE - Fibromatose CIRURGICO
Doença proliferativa - fibromatose palmar
formação de nódulos, cordas e contraturas na mão. Contratura
articulações MCF e IFP.
Homens 40-60 anos
os 4º e 5º dedos
Teste Table Top
Tratamento CIRURGICO: alta taxa de recorrência
Parece haver maior incidência em:
▪ Alcoolismo
▪ DM
▪ Medicação anti-epilética
▪ VIH
Outras fibromatoses:
▪ Fáscia plantar (Doença de Ledderhose)
▪ Fáscia do pénis (Doença de Peyronie)
▪ Nódulos dorsais nos dedos (doença de Garrod)
___________
OSTEOARTOSE
Fatores de risco:
▪ Idade >40 anos
▪ Sexo feminino
▪ Atividades laborais (movimentos repetitivos)
o Osteófitos
▪ Nódulos de Bouchard → IFP
▪ Nódulos de Heberdeen → IFD
Tx com AINEs
...ATM: art trapezio-metacarpiana (a do polegar): Rizartrose
Fatores de risco:
▪ Sexo feminino ▪ Idade >40 anos ▪ Trauma prévio/stress repetitivo
▪ Obesidade
▪ Hiperlaxidez ligamentar
▪ Doenças como AR
Conservador – 1ª linha
JOELHO
Rx joelho após trauma só deve ser solicitado na presença de uma ou mais das seguintes (Regras Ottawa):
▪ > 55 anos
▪ Dor à palpação da cabeça do peróneo ou da patela
▪ Incapacidade de dar 4 passos sem apoio
▪ Incapacidade de fletir o joelho a 90º
-----------------------------------------------------------------------
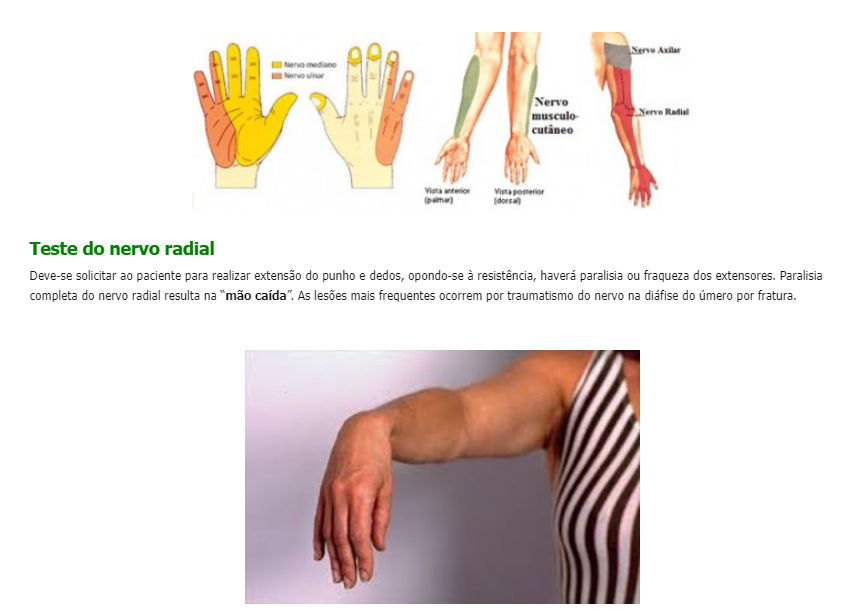
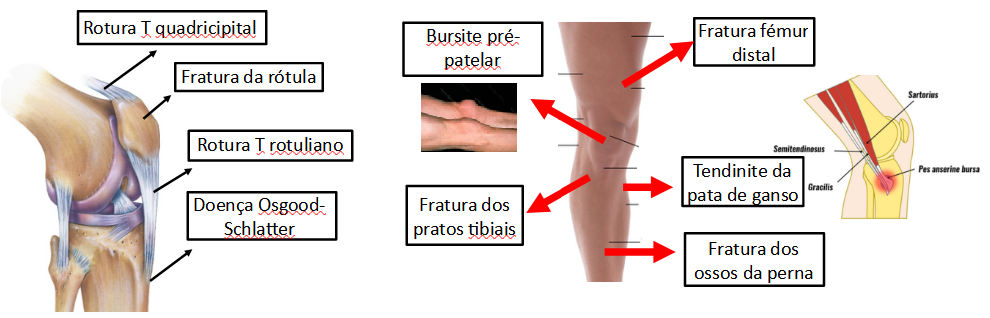
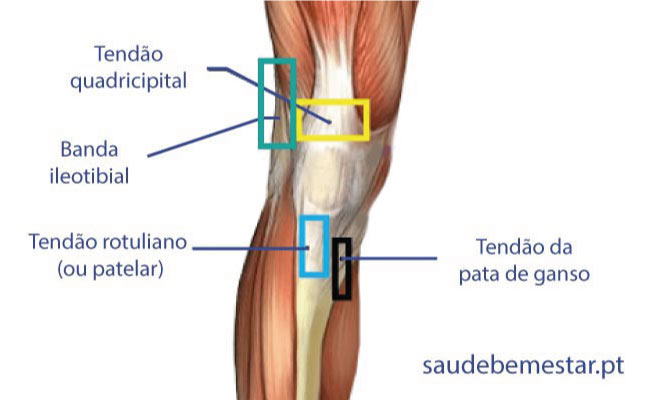
• Tendinopatia da pata de ganso • Gonartrose • Doença de Osgood-Schlatter • Lesões ligamentares • Lesões meniscais
TORNOZELO PÉ
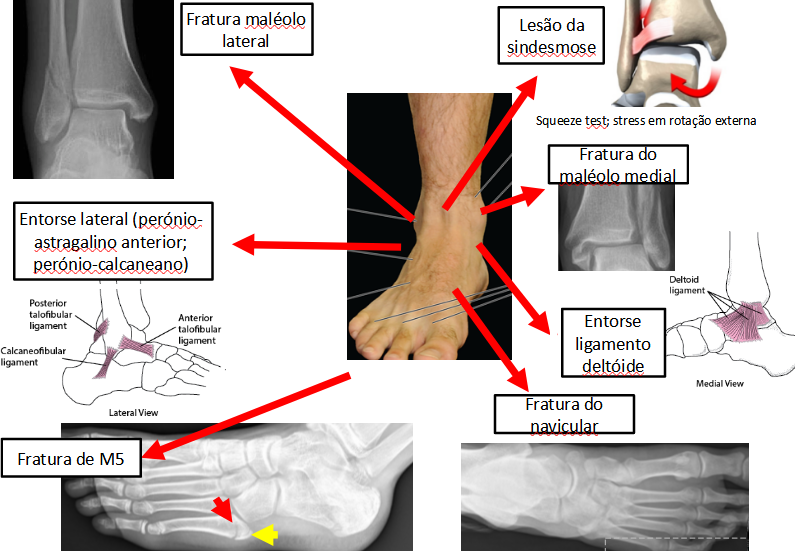
ENTORSE
EEEversão para dEEEEntro Inversão para fora
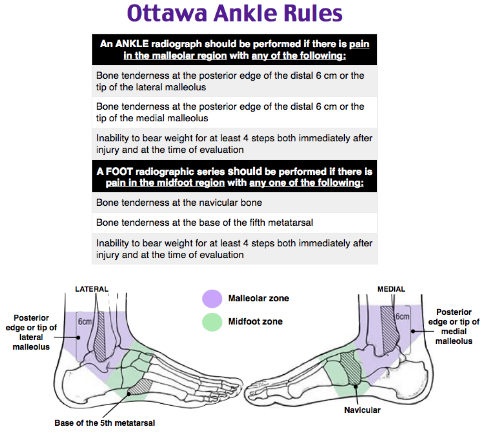
Regras de OTTAWA (possibilidade de fratura)
▪ Rx tornozelo: Dor na região maleolar + Incapacidade de apoio do pé OU Dor à palpação do bordo posterior ou porção distal do maléolo LATERAL
▪ Rx pé: Dor no zona do médio-pé + Incapacidade de apoio do pé OU Dor à palpação da base do 5º metatarso OU Dor à palpação do osso navicular.
Eco: ligamentos
TC/RM
Palpar: Peróneo (excluir lesão sindesmótica), Tíbia distal, Pé e Tendão de Aquiles.
Sinais de gravidade:
- Tumefação e equimose nos minutos iniciais
- Impossibilidade de carga; aparecimento de equimose extensa; dificuldade de dormir na 1ª noite
- Arrefecimento do pé e perda de sensibilidade/parestesias → SU
_________________________
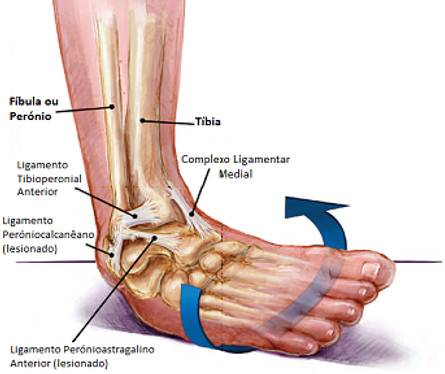
MEDIAL (+ freq): eversão. fratura-avulsão do maléolo medial [strong lig deltoide]
SINDESMÓTICA (Alta): jogadores de relvado : ligamento tibiperoneal anterior e posterior e a sindesmose tibioperoneal ▪ Fratura de Maisonneuve (sempre de tratamento cirúrgico)
LATERAL: equinovaro: ligamento peroneo-astragalino anterior (LPAA) // inversão/varo pura: ligamento peroneocalcaneo LPC
GRAUS:
I: Lesão isolada LPAA - Dor e edema ligeiro
II: Rutura completa do LPAA e parcial do LPC - equimose, instabilidade, suporte peso doloroso
III: perda de fux e incapacidade de suportar peso
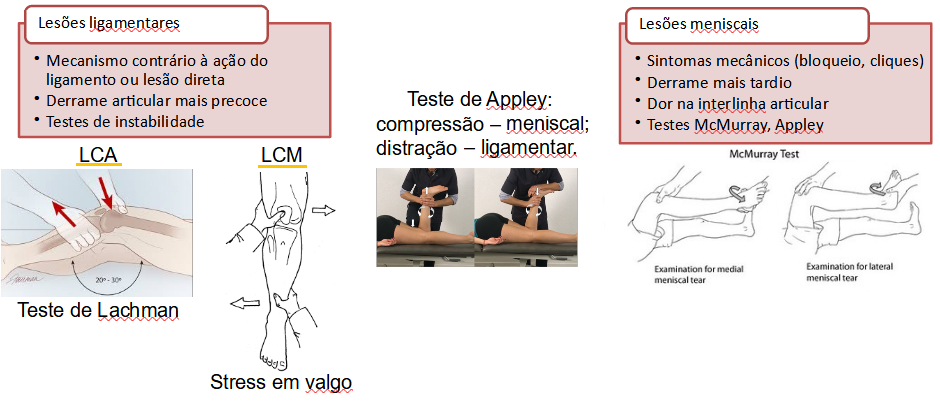
Testes é no POS-ENTORSE
▪ Squeeze test: entorses sindesmóticas
▪ Teste de stress de rotação externa → instabilidade ((taloperoneal anterior))
▪ Teste de Gaveta astragalina anterior → instabilidade
▪ Teste de Tilt Talar → instabilidade: deteta inversão excessiva: instabilidade lateral do tornozelo→ se ressalto astragalino
TRATAMENTO:
P.R.I.C.E
▪ Protection → ligadura/meia elástica/ortótese
▪ Rest → auxiliares da marcha [Evitar períodos prolongados sem aferências sensitivas plantares]
▪ Ice → 15-20minutos, 3/3h durante as primeiras 48h ou até que edema melhore
▪ Compression → banda elástica
▪ Elevation → elevação do MI acima do nível do coração (para diminuir edema)
PARACETAMOL/Tramadol
(AINE's: uso deve ser protelado para a fase sub-aguda, pois bloqueiam o processo inflamatório de regeneração tecidual e ligamentar)
Exercícios funcionais: o mais precocemente possível nas entorses de grau I (48-72h após lesão)
Treino propriocetivo
Tala gessada/ortótose funcional:
▪ Entorses mais graves (grau II-III)
Complicações: Neuropraxia sequelar do nervo peroneal superficial é uma dor neuropática. Défice propriocetivo: sensação de instabilidade, "falha no pé", "medo de nova entorse"
__________________________________________________________
Doença de Haglund/ bursite retrocalcaneana
Dor posterior do pé
__________________________________________________________
Hallux valgus – "joanetes"
1ª metatarso-falângica, also 2ª MTF, debaixo da cabeça do 2ª metatarso. bursite traumática crónica na face interna da articulação.
Radiografia AP + perfil em carga dos dois pés
TRATAMENTO: ▪ Analgesia: AINE's + crioterapia
1ª linha: tratamento conservador
Palmilhas
Evitar calçado apertado
Proteção medial no interior do calçado
Ortóteses com contraapoio semirrígido sobre o arco medial do pé

CERVICAL

LOMBAR


OMBRO
COTOVELO, PUNHO, MÃO
JOELHO

TORNOZELO, PÉ