GASTRO
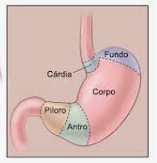
Diarreia crónica e SII Gastrites + HPylori
Diverticulite
Lesões endoscopia Icterícia
DIARREIA CRÓNICA
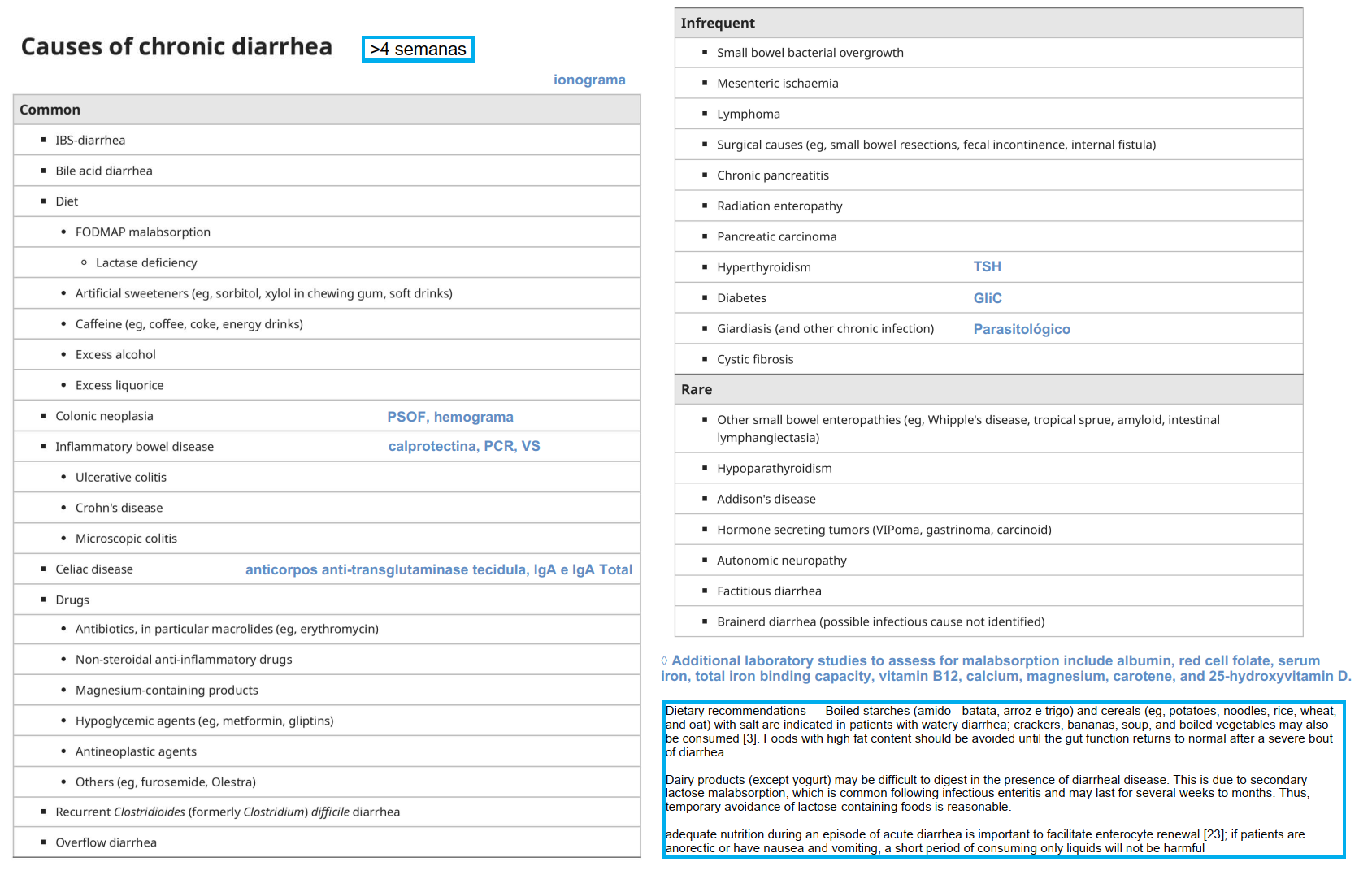
FUNCIONAIS
Apresentação SII:
Intolerancia lactose & CELIAC
...
Gastrites + HPylori
DRGE
Com indicaçao para EDA: OK
Sem indicaçao: Faz trial 4-8s [sintomas 1x semana só antiacidos]
Sintomas dispépticos de novo em adultos com ≤55 anos sem DRGE óbvia e sem sinais de alarme só trata.
Testar H.pylori: Teste respiratório Ureia-C13
1) Úlcera gástrica ou duodenal ativa
3) Sintomas dispépticos de novo em adultos com ≤55 anos sem DRGE óbvia e sem sinais de alarme
4) Doentes que não respondem ao tratamento
5) PTI; tx longo com AAS; uso AINE's de longa duração
REPETIR EDA:
• Persistência/modificação dos sintomas
• DRGE Erosiva grau C e D(classif. LA)
• Esofagite grave;
• Úlcera esofágica;
esofagite: tx ibp 8 semanas
--
Epitélio de Barrett é metaplasia intestinal → ADENOCARC*
Rastreio ▪ homens, caucasianos, obesidade, geralmente >50anos e DRGE de longa duração (>5 anos, normalmente)
*diferente do epidermoide (fr:tabaco e alcool)
https://www.mgfamiliar.net/wp-content/uploads/Algoritmo_Barret-1.pdf
________
1x semana só antiacidos
SIntomas ligeiros: antiacidos (sucralfato, refluzero, alginate) e antisecretor ArH2: ranitidina
Educar para uso de antiácidos/antag. Recep. H2 (+ rapidos a atuar) 4-6 semanas
Na maioria das pessoas, com sintomas típicos de DRGE não complicada, a prova terapêutica empírica é apropriada.
Diagnóstico - História de sintomatologia típica com resposta clinica favorável a terapêutica médica
(4-8 semanas de tratamento) ----> OU SEJA só nos casos de sintomas tipicos puros com <50 anos
Sintomas típicos: - azia/pirose; regurgitação
Quando pedir EDA? Sintomas ATIPICOS FR Sintomas ou sinais de ALARME ...[Sintomas dispépticos não provocados por DRGE]
>55 anos OU
Sinais de alarme: disfagia*; odinofagia*; emagrecimento; anemia; hemorragia; massa, estenose ou ulcera,
vomitos persis. Recidiva, recorrencia, persistencia. 1) Disfagia 2) Hematemese 3) Hemorragia do TGI inferior
4) Mudança de hábitos intestinais 5) Anemia 6) Odinofagia 7) Hx de neoplasia GI ou ÚLCERA 8) Icterícia
9) Vómitos recorrentes 10) Anorexia 11) Perda ponderal 12) Enfartamento 13) Massa abdominal 14) Hepatomegalia
15) Linfoadenopatia.
*sinal de estenose esof
Se mucosa normal ou sugestivo de ESOFAGITE péptica → NAO fazer biópsia««««««««««««««««««««
▪ EXCETO: 1. Imunocomprometidos 2. Úlceras irregulares ou profundas 3. Distribuição PROXIMAL da esofagite
4. Presença de massa ou nodulação 5. Presença de estenose irregular ou com aspeto sugestivo de malignidade
Qnd repetir EDA:
▪ DRGE erosiva: 2. Esofagite severa C e D da Classificação de Los Angeles 1. Modificação ou persistência de sintomas durante o tratamento médico
▪ DRGE, não erosiva 1. Esofagite grave 2. Presença de ÚLCERA esofágica 3. Necessidade de bx adicionais, para esclarecimento do diagnóstico
DRGE - Montreal
Síndromes esofágicas:
/S. Sintomaticos: 1- Sidrome típica de refluxo (azia/pirose, e/ou regurgitação) 2- S. de dor torácica
/S. com Esofagite (esofagite, estenose* peptica, Barret, AdenoCa) *referenciar em 30d
Síndromes extra-esofágicas: (ORL, Pneumo, Imunoalergo)
/Estabelecidas: TLAE tosse, laringite, asma, erosoes dent
/Propostas
- EDA
1- DRGE não erosiva (50%)::: inclui esofagite* e ulceras!
2- DRGE erosiva - Classificação de Los Angeles
3 -Epitélio de Barrett (OBESIDADE) ▪ metaplasia intestinal no esófago distal → risco de ADENOCARC* do esófago (tx sintomas = DRGE)
Rastreio de esófago de Barret em pessoas selecionadas (assintomaticos) ▪ Sexo masculino, caucasianos, com obesidade, geralmente >50anos e DRGE de longa duração (>5 anos, normalmente)
*e nao epidermoide (fr:tabaco e alcool)
A severidade dos sintomas de refluxo não depende da presença de lesão da mucosa esofágica.
Os sintomas em pessoas com epitélio de Barrett deverão ser tratados da mesma
maneira que em pessoas com DRGE sem Barrett.
Monitorização ambulatória de refluxo* Único teste que permite confirmar o diagnóstico!! »»R/hospital
*pHmetria esofágica de 24horas *Impedância-pHmetria esofágica de 24h (independentemente do pH, Tb da para RGE não-ácido)
»»» Pedir na presença de Pessoas com sintomas atípicos e/ou extra-esofágicos
»»» Típicos sem resposta a IBP (...)
____S. Esofagicas de DRGE 4-8 semanas
Resposta Clínica em 4-8 semanas de tratamento
Resposta sintomática incompleta à terapêutica com IBP 1x/dia: o Aumento de dose para 2x/dia o Mudança de IBP
Sindrome tipica que recorre apos 4-8 semanas: EDA se: >50 anos, sem endoscopia prévia, mesmo na ausência de sinais de alarme
___DRGE com esofagite: 8 semanas: doses minimas aprovadas (+ altas) e dps Uso crónico com uma dose de manutenção , com a dose mais baixa que controla os
sintomas
___DRGE Extraesof: Avaliar a resposta até às 12 semanas de tratamento, IBP 1-2x/Dia
IBP "Não há diferenças entre as várias substâncias. O critério que deve prevalecer na seleç"
Redução gradual de IBP
IBP→ levam 24h a reduzir sintomas ; 5 dias de tratamento para supressão ácida máxima
Sintomas dispepticos <55 e sem sinais alarme: testar e tratar Hp
A estratégia "testar e tratar" é apropriada na dispepsia não investigada. (sm sinais alarme e nao idosos)
• Causas de sintomas dispépticos em que se usam IBP's
o DRGE
o Úlcera péptica (tabaco, alcool, Hp, AAS, AINE)
o Dispepsia funcional sem úlcera
___________
Lesoes gastricas (gastrite cronica, A atrofica, MI metaplasia intestinal, displasia) e polipos (adenoma, hiperplasico)
https://www.mgfamiliar.net/wp-content/uploads/Algoritmo_Gastrite-1.pdf
Repete EDA 1 ano; 3 anos; sem vigi; r/
1 ano:
A ou MI no antro E corpo COM HF: 1-2anos (HF neo gastrica 1º grau)
Adenoma ANUAL, pólipo hiperplasico apos 1 ano
3 anos:
A ou MI no antro E corpo SEM HF: 3 anos
MI APENAS numa localização + incompleta ou com FR (AF neo gastrica, HP persistente, gastrite AI)
Sem vigilancia
Gastrite cronica; Atrofica ou Metaplasia (sem FR) só no antro OU corpo: ok sem vigilancia
Gl. FUndicas sem displasia
Displasia e Neuroendocrinos: R/
HPYLORi
Tratamento de 1ª linha para doentes COM e SEM alergia a Penicilina:
Terapêutica quadrupla com bismuto: 10 d (PYLERA)
Bismuto 140mg Tetraciclina 125mg Metronidazol 125mg 3cp 4x/dia
+ IBP bid
Terapêutica CCConcomitante: 14d única que nao pode na alergia BL
Amoxicilina 1g CCClaritromicina 500 Metronidazol 500 12/12h
+ IBP bid
Terapêutica tripla com fluoroquinolona: 10-14 d
Levofloxacina 500 id Metronidazol 500 12/12h
+ IBP bid
[Todos IBP, Todos metronidazol] /quadrupla4:tetra4...bism
/Concom: Clari e amoxi
/tripla: quin
SUSPENSOES
• IBP's, pelo menos 2 semanas antes
• Antibióticos e bismuto, pelo menos 4 semanas antes
»Não erradicação: faz um dos outros. Se nao erradicar again»gastro
A estratégia "testar e tratar" é apropriada na dispepsia não investigada
A erradicação de H.pylori causa alívio da dispepsia em ~10% dos doentes
Dx:
Teste respiratório com Ureia-C13*
EDA (2a+2c)
Teste de antigénio nas fezes (confirma erradiaação)
*mais recomendado para "testar e tratar" (dx e para pos tx)
Devem ser testados para H.pylori os doentes com
o Uso crónico de AINE's e/ou AAS
o História de úlcera péptica
Infeção H.pylori relacionada com:
o Anemia ferropénica idiopática
o Purpura trombocitopénica idiopática
o Deficiência de vit.B12
Esquema Tx Pylori:
DIVERTICULITE
Diverticulite Aguda
Dx: TC. Só a TC é q exclui complicações
Ver se é corticotrat, imunodeprimido... Tudo isso são fatores de risco pá complicações.
Se der uma diverticulite não complicada no tc (sem abcesso ou perfuração)
É para fazer analgesia, metronidazol 500 3xdia (a caixa de 40 até terminar) + Cipro 500 2id. 16 dias Faz lhe a primeira toma de atb aí IV.
E dieta sem residuos (foto em baixo)
E em 2 meses indicação para realizar colonoscopia no médico de família, se não tiver nenhuma recente
DIETA:

LESÕES


ICTERÍCIA

HBV
HBV
Critérios para estudo laboratorial:
• Assintomáticos com risco aumentado de consequências graves de infeção por HBV
(rastrear para evitar vacinação desnecessária)
o Viagens internacionais para regiões com prevalência alta (≥8%) ou intermédia (2-7%) de infeção por HBV
o Residentes e cuidadores de pessoas com problemas de desenvolvimento
o Profissionais de saúde com exposição potencial com sangue ou com fluidos corporais, contendo sangue
o Adultos entre 19-59 anos com diabetes mellitus
• Assintomáticos, com alto risco de infeção por HBV, se não tiverem sido vacinados ou foram vacinados mas sem rastreio antes da vacinação
o Pessoas nascidas nos EUA, cujos pais viveram em regiões com prevalência de HBV ≥8%
o HIV +; HCV +
o Antecedentes de drogas injetáveis
o Homens que têm sexo com homens
o Múltiplos parceiros sexuais e/ou história de DST's
o Doença renal crónica em estadio terminal
o Familiares (casa) e parceiros sexuais de infetados com HBV
o Indivíduos em estabelecimentos prisionais
o Doença hepática crónica
▪ Cirrose, hepatite auto-imune; TGO e TGP >2x o normal
▪ Deteção de anticorpos anti-VHA IgM o Anticorpos anti-VHA IgG
